Campylobacter jejuni/coli infectionのつづきです。下記がまとめです。
ーーーーーーーーーーーーーーーーーーーー
①急な発熱のみの場合に、campylobacter colitisは
頭をかすめておく。生肉摂取の病歴取得を忘れないこと!
②便のグラム染色でGullwingが見えたらcampyloba
③抗菌薬治療は重症者や高齢者・妊娠・
考慮するが、それ以外であれば抗菌薬は不要
(ただし状況に合わせて考慮)
④便グラム染色でgullwingが見えていないのに
抗菌薬で治療す
サルモネラは排菌期間延長!EHECはHUSリスク上昇!
ーーーーーーーーーーーーーーーーーーーーーーー
3)Campylobacter jejuni/coli infectionの一般的な病歴と診
これは有名な話ですが、Campylobacter jejuni/coli infectionの一番最初の症状は
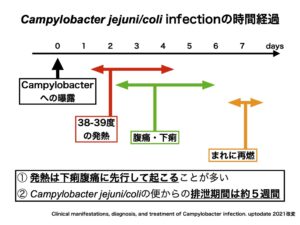
uptodateの表を改変したものですが、
実は僕自身も過去3回
実際、僕は感染した自分の便をグラム染色してみたんですが、、、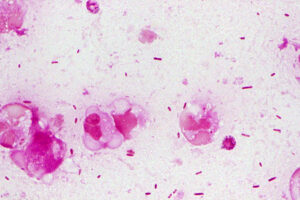

どこに菌体がいるかわかります?Gull wing(カモメの翼)
僕が同定できる限りはこれらかなぁと思います。
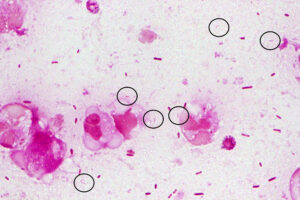
なので、Campylobacterを探すコツとしては
・「Gull wingとはなんぞや?」を知っておく
・それを頭に浮かべながらプレパラートを見る
ことが重要です。
Campylobacterの便グラム染色については、
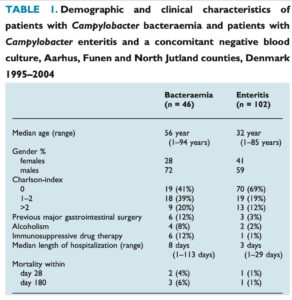
ちなみに、まれながらCampylobacter jejuni/coli infectionは菌血症を起こし
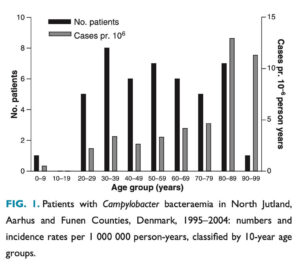
Sepsisで入院したCampylobacter bacteremia46例(jejuni: 37例・
・Charlson comorbidity indexが高い、すなわち併存疾患が多い
・アルコール依存
・過去の消化管手術歴
・免疫抑制治療中
があがります。ですので、
4)Campylobacter jejuni/coli infectionの治療方法
治療はどうするべきでしょうか?
抗菌薬を使用するか否かを調べたRCTのmeta-
また、基本的には自然軽快する病気なので、
・とても重症な症状
・血便
・高熱
・腸管外感染(菌血症、たまに大動脈感染、などなど)
・症状が1週間以上続く方
・高齢者、妊娠、免疫不全
こういう状況でなければ抗菌薬を使用しなくても良いとされていま
抗菌薬は
First line:アジスロマイシン
Second line:キノロン
Third line:ドキシサイクリン
です。
ちなみに、「
①非重症のサルモネラ感染症の患者の場合、
②腸管出血性大腸菌(Enterohemorrheagic E.coli; EHEC)の場合、抗菌薬使用が溶血性尿毒素症候群(
だからこそ、僕は、自分自身の便をグラム染色で確認し、
じゃあ、当時の僕は抗菌薬治療をどうしたか?というと、
・38度を超える発熱があった
・下痢は1日10日を超えていた
・血便も1回あった
・2日後に内科当直、、、
という観点からやむなく抗菌薬使用に踏み切りました(
というわけで、Take home messageは下記です。
ーーーーーーーーーーーーーーーーーーーー
①急な発熱のみの場合に、campylobacter colitisは
頭をかすめておく。生肉摂取の病歴取得を忘れないこと!
②便のグラム染色でGullwingが見えたらcampyloba
③抗菌薬治療は重症者や高齢者・妊娠・
考慮するが、それ以外であれば抗菌薬は不要
(ただし状況に合わせて考慮)
④便グラム染色でgullwingが見えていないのに
抗菌薬で治療す
サルモネラは排菌期間延長!EHECはHUSリスク上昇!
ーーーーーーーーーーーーーーーーーーーーーーー

